2019年05月24日 筆頭和論文
あたらしい眼科
詳細情報
眼瞼下垂に対する挙筋腱膜前転法とMüller筋タッキングの術後ドライアイの比較
林憲吾、林孝彦、小久保健一、小松裕和、水木信久
あたらしい眼科 36(5):694-698,2019
コメント
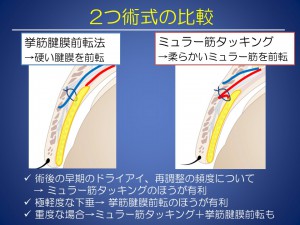
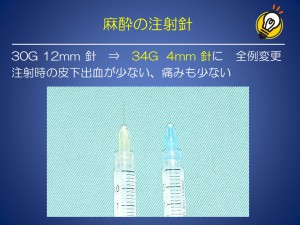
中等度以上の眼瞼下垂を対象に、挙筋腱膜前転法235眼瞼とミュラー筋タッキング208眼瞼の術後のドライアイを比較した結果、術後早期のドライアイの自覚症状と角膜上皮障害は、ミュラー筋タッキングに有意に少ないことを報告しました。
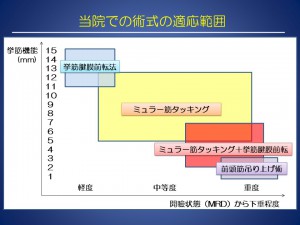
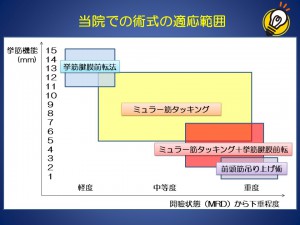
当院の方針として、軽度の眼瞼下垂には挙筋腱膜前転法を、中等度以上の眼瞼下垂にはミュラー筋タッキングを優先しております。
2019年02月04日 国内学会発表・講演
第42回 眼科手術学会 横浜
詳細情報
コメント
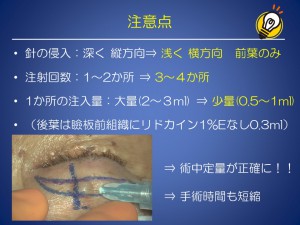
当院では、中等度以上の眼瞼下垂に対して、ミュラー筋タッキングを第一選択としておりますが
ミューラー筋タッキングのみでは、開瞼不足な場合があります。
その場合、挙筋腱膜とミュラー筋を同時に前転する挙筋短縮術へ切り替えることを考えますが
挙筋短縮術を施行するためには、ミュラー筋と瞼結膜を剥離し、さらに眼窩隔膜を切開する必要があります。
そのため、侵襲の大きい手術となります。
この点を補うために、挙筋腱膜を後面から前転固定を追加する方法を当院では施行しております。
この2つの術式を組み合わせた症例の割合と術後の経過について報告しました。